Slovensko patrí medzi krajiny s najvyššou spotrebou antibiotík v Európe. V roku 2016 predpísali všeobecní lekári 3,9 milióna balení antibiotík. Štatistiky hovoria, že častejšie tak urobili v prípade dospelých.
Zneužívaný zázračný liek
Antibiotiká sú považované za najúčinnejšiu zbraň proti baktériám aj 80 rokov od revolučného Flemingovho objavu a 60 rokov od začiatku ich masívneho využívania. V súčasnosti sa však ich sila vytráca, pretože baktérie sa dokázali používaným látkam prispôsobiť.
Odolnosť baktérií vzniká dvomi mechanizmami:
- nadužívaním alebo častým používaním antibiotík,
- prenosom rezistentných mikroorganizmov medzi pacientmi.
Hoci sú antibiotiká nepochybneživot zachraňujúcimi liekmi, ich nadužívanie, či nesprávne používanie vedie k nárastu k antibiotickej rezistencie.
Antibiotická rezistencia je jav, pri ktorom prestávajú antibiotiká účinkovať proti pôvodcom infekčných ochorení a baktérie nadobúdajú voči tejto skupine liekov odolnosť, tzn., že sa stávajú rezistentné.
Infekcie spôsobené rezistentnými baktériami zabijú už dnes v Európskej únii ročne 25- tisíc ľudí a spôsobujú náklady na liečbu 900 miliónov eur. Aj keď antibiotická rezistencia nepredstavuje nový jav, varovné je, že jej výskyt stúpa.
Na jednej strane sa totiž objavuje zvýšený počet prípadov rezistencie, na strane druhej vývoj nových antibiotík, ktoré by mohli byť používané namiesto tých, voči ktorým si baktérie vyvinuli rezistenciu, stagnuje. Doktor Kallen z amerického Centra pre kontrolu a prevenciu chorôb (CDC) v USA hovorí: „Zvykli sme si na stále novšie a novšie antibiotiká. Je ale zjavné, že baktérie si dokážu vytvárať odolnosť rýchlejšie, než sme schopní vyvíjať nové.“
| Antibiotikum | Objav | Uvedenie do praxe | Objav rezistencie |
|---|---|---|---|
| penicilín | 1928 | 1943 | 1948 |
| streptomycín | 1944 | 1947 | 1959 |
| tetracyklín | 1948 | 1952 | 1953 |
| erytromycín | 1952 | 1955 | 1956 |
| vankomycín | 1956 | 1972 | 1987 |
| gentamycín | 1963 | 1967 | 1970 |
| linezolid | 1996 | 2000 | 2001 |
Antibiotiká zachránili milióny ľudí
Ešte začiatkom 20. storočia choroby ako tuberkulóza, či zápal pľúc zabíjali denne tisícky ľudí. V roku 1943 sa objavil, najskôr vďaka náhode, neskôr poctivému výskumu, v kontexte vtedajších možností, zázračný liek penicilín, vďaka ktorému sa Alexander Fleming a chemici Ernst Chain a Howard Floray podelili o Nobelovu cenu za medicínu.
Čoskoro ho nasledovali ďalšie antibiotiká a nastala éra antibiotík, ktoré zmenili tvár modernej medicíny. Všetky triedy antibiotík, ktoré dnes užívame boli objavené do roku 1987.
Choroby, ktoré pred sto rokmi zabíjali, dnes považujeme len za banálnu zdravotnú nepríjemnosť, pri ktorej stačí siahnuť po antibiotikách. Na bakteriálne infekcie sa dnes predsa neumiera. Toto pravidlo, však nemusí platiť navždy.
Dokedy budú antibiotiká zachraňovať?
Antibiotická rezistencia sa stáva problémom, ktorý sa nekontrolovateľne šíri a značne limituje účinnosť antibiotík.
Európske centrum pre prevenciu a kontrolu chorôb (ECDC) varuje: „Antibiotická rezistencia je prirodzený jav spôsobený mutáciami v génoch baktérií. Nadmerné alebo nevhodné používanie antibiotík urýchľuje vznik a šírenie baktérií rezistentných voči antibiotikám. Keď sú citlivé baktérie vystavené pôsobeniu antibiotík, sú usmrtené; rezistentné baktérie však aj pri pôsobení antibiotika ďalej rastú a množia sa. Môžu sa však aj šíriť a spôsobovať infekcie u ľudí, ktorí neužívali žiadne antibiotiká.“
Najčastejšie faktory, ktoré vedú k vzniku antibiotickej rezistencie v komunite:

- nerešpektovanie lokálnych prehľadov rezistencie – neadekvátne začatie empirickej antiinfekčnej liečby,
- liečba nedostatočnou dávkou antibiotík,
- príliš skorá zmena antibiotického liečiva za iné pri pretrvávaní ťažkostí,
- liečba antibiotikami aj pri infekciách, ktoré nie sú spôsobené baktériami,
- liečba monoterapiou antiinfektív tam, kde je odporúčaná kombinovaná liečba,
- nedostatočná izolácia pacientov s rezistentnými kmeňmi,
- nízka preočkovanosť populácie,
- absencia antibiotickej politiky a kontroly spotreby liečiv.
Od druhej polovice 20. storočia sú antibiotiká v civilizovaných krajinách efektívnou, ale aj dostupnou a lacnou liečbou.
Možno práve tento faktor sa najviac podpisuje pod stúpajúcu antibiotickú rezistenciu. Antibiotiká sa totiž predpisujú pacientom aj vtedy, keď ochorenie nevyžaduje liečbu touto skupinou liekov. Antibiotiká sú totiž lieky určené len na liečbu ochorení bakteriálneho pôvodu!
Neviditeľným problémom je však aj používanie antibiotík v poľnohospodárstve, keď sa následne antibiotická rezistencia vyvíja na základe konzumovania mäsa kurčiat, prasiat, či kráv, ktoré v chove konzumovali tzv. „rastové“ antibiotiká. Používanie antibiotík v chove hospodárskych zvierat nie je totiž regulované vo všetkých krajinách sveta, a nedávny škandál z dovozom brazílskeho mäsa ukázal, že nie bezpečné potraviny k nám dokážu „doputovať“ zo všetkých kútov sveta.
V prípade rezistentných baktérií antibiotiká strácajú schopnosť usmrtiť ich alebo zastaviť ich rast!
Vedie to k:
- predĺženiu ochorenia,
- komplikáciám v liečbe, dokonca až k smrti,
- k zvýšenej zdravotníckej starostlivosti,
- k zvýšeným nákladom na liečbu,
- k používaniu alternatívnych a drahších antibiotík, ktoré ale môžu mať aj závažnejšie vedľajšie účinky.

Geografické rozšírenie antibiotickej rezistencie
Je veľa príčin spôsobujúcich rôznu mieru rezistencie, ktoré môžu zahŕňať používanie antibiotík, základné ochorenia, kvalitu nemocničnej starostlivosti, mieru imunizácie a sociálne faktory. Nie vždy je možné určiť podiel rezistentných infekcií zapríčinených jedným faktorom.
Z pohľadu geografického rozšírenia celkovej alebo priemernej rezistencie je však možné vytvoriť určité, veľmi približné zovšeobecnenia tohto medicínskeho problému.
Charakter rezistencie určuje vo veľkej miere spotreba antibiotík a spravidla je možné pozorovať určitý vzťah medzi úrovňou zdravotníctva a antibiotickou rezistenciou.
V rámci Európy je najnižšia rezistencia v severských krajinách, naopak, vyššia rezistencia je v južnej a východnej Európe. Z celosvetového hľadiska je miera rezistencie nízka v USA (približne na úrovni Európy), naopak najhoršia situácia je v rozvojových krajinách. Preto aj cestovanie do oblastí s vysokou mierou rezistencie predstavuje pre ohrozené osoby zdravotné riziko v podobe možnosti infekcie multirezistentnými kmeňmi.
Miera rezistencie závisí aj od používaného antibiotika
Ak sa prestane niektoré antibiotikum v medicínskej praxi používať, resp. jeho používanie je obmedzené, postupom času prichádza aj k pozvoľnému znižovaniu rezistencie voči nemu. V súčasnosti napríklad klesá rezistencia voči sulfónamidom, pretože sa v klinickej praxi využívajú menej.
V rozvojových krajinách je napríklad menšia miera rezistencie voči novým a drahým antibiotikám, ktoré sa menej používajú, napriek tomu, že inak je v daných krajinách miera rezistencie vysoká.

Včera bolo neskoro
Na začiatku roka 2017 vydala Svetová zdravotnícka organizácia (WHO) zoznam 12 druhov baktérií rezistentných na antibiotiká. Podľa nej predstavujú hrozbu pre zdravie ľudí na celom svete. Tento zoznam bol vypracovaný v snahe viesť a podporovať vývoj nových antibiotík.
„Rezistencia proti antibiotikám rastie a rýchlo vyčerpávame naše liečebné možnosti. Ak by sme to nechali len na trhové sily, nové antibiotiká, ktoré najnaliehavejšie potrebujeme, nebudú vyvinuté včas,“ konštatuje Marie-Paule Kieny z WHO.
Podľa naliehavosti potreby nových antibiotík je zoznam rezistentných baktérií rozdelený do troch kategórií: kritickej, vysokej a strednej.
Riziko je považované za kritické pri troch druhoch baktérií: acinetobaktérií, pseudomonas a enterobaktérií (vrátane kmeňov E.coli). Tie sú odolné aj proti najnovším antibiotikám a sú príčinou väčšiny závažných infekcií vzniknutých v nemocničnom prostredí.
WHO zaraďuje ďalších šesť druhov baktérií do kategórie vyššej priority, kvôli potrebe vyvinúť nové lieky. Okrem iných ide o zlatého stafylokoka (Staphylococcus aureus), Salmonelu a Helicobacter pylori.
Ďalšie tri skupiny baktérií sú v kategórii priemernej, strednej intenzity. Partia do nej pneumokoky, ktoré vedú k zápalu pľúc a meningitíde, Heamophilus influenzae a baktéria Shigella.
Antibiotickú rezistenciu už nemôžeme podceňovať!
Ak v liekovej politike všetkých štátov sveta a vo vývoji nových liekov neprebehnú opatrenia zamedzujúce šíreniu antibiotickej rezistencie, baktérie môžu začať na poli zdravia víťaziť.
Už dnes čísla štatistík hovoria, že antibiotické rezistentné infekcie v súčasnosti zapríčinia najmenej 50 tisíc úmrtí v celej Európe a v USA. A odhady vedcov sú ešte hrozivejšie.
Do roku 2050 môžu odolné baktérie zabíjať rovnako ako rakovina až 10 miliónov ľudí ročne a relatívne bežné chirurgické zákroky sa môžu stať opäť, tak ako pred vynájdením antibiotík, životu nebezpečné!
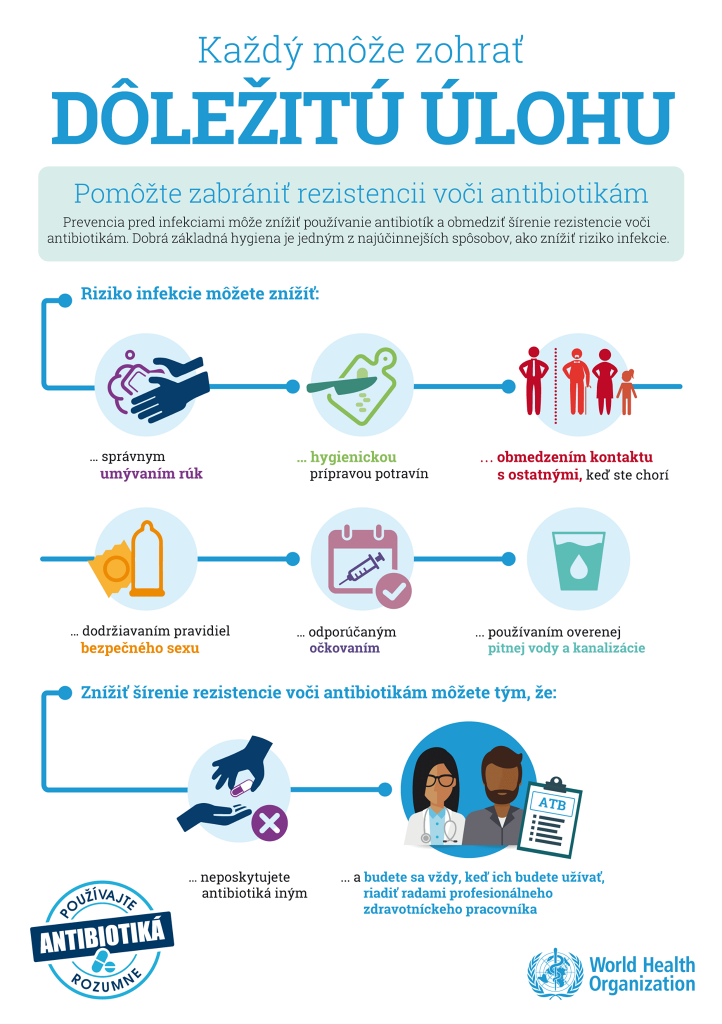
Zodpovední sme všetci
Zachovať účinnosť antibiotík je zodpovednosťou každého z nás. Zodpovedné používanie antibiotík môže pomôcť zastaviť vývoj rezistentných baktérií a zachovať účinnosť antibiotík, aby mohli byť používané budúcimi generáciami. Preto je dôležité vedieť, kedy je vhodné užívať antibiotiká a ako ich užívať zodpovedne.
Úspešné kampane na informovanie verejnosti, ktoré sa už uskutočnili v niektorých krajinách, viedli k zníženiu spotreby antibiotík. Na znižovaní antibiotickej rezistencie sa môže podieľať každý:
Pacienti
- Pri užívaní antibiotík dodržiavajte pokyny lekára.
- Ak je to možné, zabráňte infekcii vhodným očkovaním.
- Pravidelne si vy a vaše deti umývajte ruky, napríklad po kýchnutí alebo zakašľaní, skôr, než sa dotknete nejakých predmetov alebo osôb.
- Vždy používajte antibiotiká na lekársky predpis a nepoužívajte zvyšky, ani antibiotiká bez lekárskeho predpisu.
- Opýtajte sa lekárnika, ako zlikvidovať zvyšné lieky.
Lekári a ďalší zdravotnícki pracovníci, napr. lekárnici a zdravotné sestry
- Antibiotiká predpisujte, len keď je to nevyhnutné, podľa usmernení založených na dôkazoch. Ak je to možné, predpisujte antibiotiká, ktoré sú špecifické pre infekciu a nie širokospektrálne antibiotiká.
- Vysvetlite pacientom, ako môžu zmierniť príznaky nádchy a chrípky bez antibiotík.
- Informujte pacientov, prečo je dôležité, aby dodržiavali liečbu, keď im lekár predpíše antibiotiká.
Čo môže priniesť nárast antibiotickej rezistencie v blízkej budúcnosti?
- nárast počtu neliečiteľných infekcií, a s tým spojené úmrtia,
- obmedzenie špičkových odborov ako sú transplantačná medicína, intenzívna medicína, hematoonkológia a pod.
Baktérie rezistentné voči viacerým liekom môžu zapríčiniť rôzne infekcie:
- infekciu močových ciest
- zápal pľúc
- kožnú infekciu
- hnačku
- infekciu krvi.
Miesto infekcie závisí od typu baktérií a stavu pacienta.
Ďalšie varovné čísla:
- Podľa Svetovej zdravotníckej organizácie (WHO) sa 5 – 12 percent pacientov v nemocniciach nakazí nozokomiálnou infekciou.
- 400 tisíc pacientov získa počas roka kmeň baktérie, ktorá je rezistentná na liečbu.
Odbornú kontrolu zabezpečila MUDr. Jana Bendová, PhD., praktická lekárka pre dospelých s atestáciou z posudkového lekárstva a z vnútorného lekárstva, člen výboru Slovenskej spoločnosti všeobecného praktického lekárstva.
Vysvetlivky:
- rezistentný bakteriálny kmeň: odolný voči pôsobeniu jednej triedy antibiotika
- multirezistentný bakteriálny kmeň: odolný voči pôsobeniu viacerých antibiotík
Zdroje:
http://ecdc.europa.eu/sk/eaad/antibiotics-get-informed/factsheets/Pages/general-public.aspx
http://www.rivm.nl/earss/ – stránka Európskej siete pre sledovanie antimikrobiálnej rezistencie
Zdravotnícke noviny: Lídri farmácie na Slovensku. Antibiotiká prestanú zachraňovať životy, marec 2017
Komentáre